Usuario:DraazucenaDL/Taller
Diagnóstico de Esclerosis Múltiple[editar]
El diagnóstico de la Esclerosis Múltiple (EM) depende de la documentación de múltiples episodios neurológicos de exacerbación y remisión de la enfermedad a través del tiempo y en diversos sitios del sistema nervioso central. No existe ninguna prueba o marcador biológico que permita en forma aislada establecer el diagnóstico definitivo de EM, se requiere en su conjunto de una evaluación clínica que se apoye con estudios paraclínicos como la Resonancia Magnética (IRM), Bandas Oligoclonales en líquido cefalorraquídeo y potenciales evocados. [1][2]
Criterios de Diagnóstico[editar]
El Panel Internacional para el diagnóstico de la Esclerosis Múltiple, estableció las últimas revisiones a los criterios diagnósticos de McDonald en 2017, estos criterios se basan en el número de brotes y la evidencia objetiva de daño neurológico mediante signos clínicos así como en dos pilares fundamentales que son la demostración de la diseminación de las lesiones desmielinizantes en espacio y en el tiempo.[3]
| Número de Brotes | Signos Clínicos | Requisitos para complementar diagnóstico |
|---|---|---|
| 2 | 2 | Ninguno |
| 2 | 1 | Diseminación en espacio |
| 1 | 2 | Diseminación en tiempo |
| 1 | 1 | Diseminación en tiempo y en espacio |
Brote, Recaída ó Exacerbación-Síntomas de instauración aguda con signos típicos de una afección inflamatoria desmielinizante en SNC, con una duración al menos de 24 hrs. en ausencia de fiebre o infección.
Signos Clínicos-Evidencia Clínica de una lesión desmielinizante que se documenta de forma objetiva mediante la exploración neurológica.
Criterios de Diseminación en espacio de Swanton[editar]
Lesiones desmielinizantes en diferentes regiones del sistema nervioso central. Se requiere al menos una lesión en Resonancia Magnética en secuencia T2 en por lo menos dos de las siguientes 4 áreas:
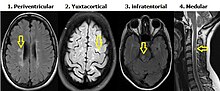
Criterios de Diseminación en tiempo de Montalban[editar]
Afectación en diferentes momentos de la evolución de la enfermedad. La demostración de los cambios temporales de las lesiones desmielinizantes (progresión en número y tamaño de las lesiones), se realiza mediante estudios de seguimiento en IRM cerebral que deben encontrar:
1.-Una nueva lesión en IRM en la secuencia T2
2.-Una lesión que capta gadolineo en el seguimiento por IRM, con referencia a una IRM basal
3.-Presencia de lesiones asintomáticas gadolineo positivas y no gadolineo positivas en cualquier momento.
4.-Nuevo brote.
5.-Bandas Oligoclonales positivas en LCR[4]
Resonancia Magnética
La IRM es la técnica más sensible en la identificación de las placas desmielinizantes, detecta en más del 97% pacientes con EM clínicamente definida. Como consecuencia de esta alta sensibilidad, la RM se ha convertido en una técnica esencial, no solo en el diagnóstico de la EM sino también como marcador pronóstico.
Las lesiones desmielinizantes son múltiples y de pequeño tamaño (menores de 25 mm) de morfología ovoidea o nodular.
Detección de Bandas Oligoclonales (BOC) de IgG
El análisis del LCR sirve para obtener evidencia de la naturaleza inmunitaria e inflamatoria de la enfermedad, en el 50% de los pacientes hay un incremento discreto de linfocitos en LCR (pleocitosis linfocítica).
El 87-95% de los pacientes con EM tiene BOC positivas. Se considera que hay síntesis intratecal de inmunoglobulinas si hay más de dos bandas oligoclonales en el LCR que no se encuentren en suero.
El isoelectroenfoque(IEF) y una tinción inmuno específica para las moléculas de IgG, se ha propuesto como el método más adecuado para la detección de las BOC. [5][6]
Detección de bandas Oligoclonales de IgM
La presencia de BOC de IgM principalmente, las BOC de IgM se han asociado a un pronóstico más agresivo de la enfermedad.
Diagnóstico Diferencial
Dentro de los diagnósticos diferenciales de la Esclerosis Múltiple hay que descartar principalmente neuromielitis óptica que es más prevalente en la población latinoamericana, encefalomielitis diseminada aguda(EMDA) principalmente en la población pediátrica, manifestaciones neurológicas del VIH, enfermedad de Behcet, sarcoidosis, síndrome de Sjögren, lupus eritematoso sistémico, neuropatía aguda óptica isquémica, enfermedad de Susac, síndrome antifosfolípidos, neurosífilis, neurocisticercosis, enfermedad de Lyme, deficiencia de cobre o zinc, enfermedad celíaca, deficiencia de vitamina E, enfermedad de Wilson, porfiria, arteriopatía cerebral autosómica dominante con infartos subcorticales y leucoencefalopatia, linfoma de sistema nervioso central, síndrome paraneoplásico, malformación vascular medular, lesiones desmielinizantes por tóxicos, entre otros.[7]
Criterios de Diagnóstico en EM Primaria Progresiva
Al menos un año de progresión continua de la enfermedad y al menos 2 de los 3 siguientes hallazgos: IRM de Cráneo con 9 lesiones en T2, IRM medular con 2 lesiones desmielinizantes y un LCR positivo (que demuestre BOC o elevación del índice de IgG).[8]
- ↑ Thompson, A. J. et al. Diagnosis of multiple sclerosis: 2017 revisions of the McDonald criteria. Lancet Neurol. 2017; 17:162–173.
- ↑ WI McDonald. (2001). Recommended diagnostic criteria for multiple sclerosis: guidelines from the International Panel on the diagnosis of multiple sclerosis. In: Annals of neurology. Band 50, Nummer 1, Juli 2001, S. 121–127, PMID 11456302.
- ↑ Polman CH, Reingold SC, Banwell B, et al. Diagnostic criteria for multiple sclerosis: 2010 revisions to the McDonald Criteria. Ann Neurol 2011; 69: 292–302.
- ↑ Filippi M, Rocca MA, Ciccarelli O, et al. MRI criteria for the diagnosis of multiple sclerosis: MAGNIMS consensus guidelines. Lancet Neurol 2016; 15: 292–303.
- ↑ R Dobson, S Ramagopalan, A Davis, G Giovannoni (2013).Cerebrospinal fluid oligoclonal bands in multiple sclerosis and clinically isolated syndromes: a meta-analysis of prevalence, prognosis and effect of latitude. J Neurol Neurosurg Psychiatry. 2013 Aug;84(8):909-14. doi: 10.1136/jnnp-2012-304695.
- ↑ E Thouvenot.(2018).Multiple sclerosis biomarkers: Helping the diagnosis?. Rev Neurol (Paris). 2018 Jun;174(6):364-371.doi: 10.1016/j.neurol.2018.04.002.
- ↑ YD Fragoso, FG Elso and A Carra. (2017). Differential diagnosis of multiple sclerosis in Latin America. Multiple Sclerosis Journal Experimental, Translationaland Clinical. July-September 2017: 17. DOI: 10.1177/2055217317714279.
- ↑ Montalban X, Sastre-Garriga J, Filippi M, et al. Primary progressive multiple sclerosis diagnostic criteria: a reappraisal. Mult Scler2009;15:1459–1465.
